
La maggior parte delle persone non vede il potenziale pericolo nella comparsa di piccoli tumori epiteliali sul corpo, ma i papillomi non sono solo un difetto estetico. In alcuni casi possono portare a conseguenze irreversibili. Le escrescenze appaiono come risultato dell'infezione da HPV, un virus altamente contagioso che ha più di 100 genotipi e alcuni dei suoi tipi possono provocare lo sviluppo di processi oncologici. È facile contrarre il papillomavirus, quindi per evitare l'infezione, dovresti sapere come viene trasmesso il papillomavirus umano e quali fattori contribuiscono alla diffusione dei virioni.
Tutte le vie di infezione da HPV
C'è la tendenza che nelle famiglie in cui è presente un portatore del virus, nel 50-70% dei casi le persone intorno a lui vengono infettate. Il pericolo principale è che l'infezione, essendo entrata nel corpo, non si manifesti immediatamente, quindi una persona potrebbe non essere a conoscenza dell'infezione per molto tempo e continuare a essere in stretto contatto con i parenti.

Importante!
L'assenza di manifestazioni esterne dell'HPV non garantisce che una persona infetta sia assolutamente sicura per la sua cerchia ristretta.
Contagio tramite contatto domestico
Un portatore di virus può trasmettere un virione patogeno (particella virale) a una persona sana attraverso:
- Contatto tattile ordinario, ad esempio abbracci, strette di mano. La probabilità di contrarre l'HPV aumenta se sono presenti lesioni cutanee (sono sufficienti anche piccole ferite, abrasioni o graffi perché l'infezione penetri in un corpo sano);
- Utilizzo di oggetti personali di una persona malata. Le particelle virali possono vivere a lungo su biancheria da letto, asciugamani, biancheria intima, salviette e altri prodotti di uso quotidiano;
- Mentre si bacia. Il DNA dell'HPV non si trova solo sull'epitelio, è presente in tutti i fluidi biologici di una persona infetta e può quindi essere trasmesso attraverso la saliva durante un bacio.
Inoltre, puoi contrarre l'HPV visitando luoghi pubblici come saune, piscine, centri fitness, dove ci sono grandi folle di persone, molte delle quali trascurano le regole di protezione di base. Pertanto, è necessario utilizzare esclusivamente prodotti per l'igiene personale e per la casa.
Trasmissione sessuale del virus
La via più comune di trasmissione dell’infezione da papillomavirus umano è attraverso il contatto sessuale. Se uno dei partner, uomo o donna, è portatore del virus, è sufficiente avere rapporti sessuali una volta per contrarre l'HPV (l'infezione si verifica nel 95% dei casi).
Il virus si trasmette attraverso qualsiasi tipo di rapporto sessuale, sia esso orale, vaginale o anale, mentre la presenza di condilomi nella zona anogenitale del partner aumenta il rischio di infezione fino al 100%.
È interessante notare che anche un preservativo non può proteggere completamente da possibili infezioni:
- In primo luogo, le eruzioni papillomatose possono essere localizzate non solo sui genitali, ma anche nell'inguine e nell'ano. Pertanto, al contatto con zone del corpo non protette, il virus può facilmente trasmettersi da un partner all'altro;
- In secondo luogo, il lattice di cui è composto il preservativo ha pori abbastanza grandi. Le particelle virali penetrano attraverso di loro senza ostacoli.
L'infezione da tipi di papillomavirus oncogenicamente pericolosi si verifica principalmente durante il contatto sessuale. Se il tipo cancerogeno dell'HPV viene trasmesso alle donne, queste sviluppano neoplasie, che possono trasformarsi in cancro del collo dell'utero.
Nonostante il fatto che le patologie oncologiche degli organi genitali siano meno comuni negli uomini, la presenza di papillomi genitali aumenta il rischio di malignità. Se l'infezione da un virus cancerogeno si verifica durante il sesso orale, aumenta la probabilità di sviluppare il cancro alle tonsille.
Infezione verticale (da madre a figlio)
I bambini possono essere infettati dal papillomavirus nel grembo materno o immediatamente al momento della nascita (durante il passaggio attraverso il canale del parto naturale). Inoltre, se l’HPV della madre progredisce (è nella fase attiva), aumenta il rischio di infezione del bambino.

L'infezione intrauterina è estremamente rara, poiché la placenta è in grado di proteggere l'embrione da molti fattori patogeni, comprese le infezioni virali. I casi di trasmissione dell'HPV al bambino durante il passaggio attraverso il canale del parto di una madre infetta vengono registrati più spesso.
Al momento della nascita vengono colpite le mucose della laringe e della trachea del bambino, il che porta successivamente alla papillomatosi respiratoria ricorrente (RRP). Questa è una patologia pericolosa che rappresenta una minaccia per la vita del bambino. Nel corso di 1-2 anni, i bambini affetti da RRP sviluppano neoplasie benigne della trachea e della laringe, che bloccano le vie aeree e causano soffocamento.
In una situazione del genere, solo la rimozione chirurgica delle escrescenze papillomatose aiuterà, tuttavia, anche dopo la distruzione, i tumori di solito riappaiono. I genitori i cui figli soffrono di RRP devono monitorare attentamente lo stato del loro sistema immunitario, poiché una diminuzione dell'immunità aumenta il rischio di ricaduta.
Alcune donne che si preparano a diventare madri temono che il papillomavirus possa essere ereditato dal bambino, ma non è così. Le vie di infezione sono descritte sopra; il fattore ereditario è completamente escluso: l'HPV è un virus che non si trasmette geneticamente.
Metodo di autoinoculazione dell'infezione
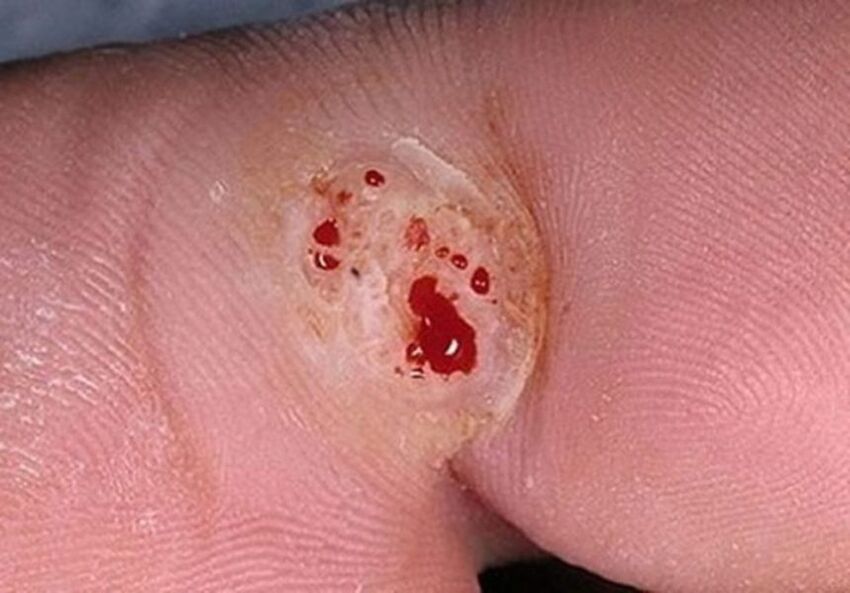
L'autoinfezione (autoinoculazione) è un tipo di infezione abbastanza comune. Una persona infetta dovrebbe capire che qualsiasi trauma ai tumori può innescare la formazione di ulteriori escrescenze.
I papillomi localizzati sul viso, collo, ascelle o inguine vengono spesso tagliati con un rasoio, graffiati o strappati durante le procedure igieniche. Quando l'integrità della crescita viene interrotta, il sangue fuoriesce e scorre nelle aree vicine sane del corpo. Poiché le particelle virali sono presenti in tutti i fluidi biologici del paziente, il sangue che entra nell'epitelio pulito provoca la diffusione dell'infezione e la formazione di molteplici eruzioni papillomatose.
Inoltre, quando si grattano le escrescenze con le unghie, sotto le placche rimangono particelle di epitelio patogeno, che spesso contribuisce anche all'autoinfezione. Ad esempio, dopo che una persona si è grattata un papilloma con le unghie e improvvisamente ha deciso di grattarsi l'orecchio o il naso, se c'è anche il minimo danno all'epitelio, il virus si "si stabilirà" sicuramente al suo interno e quindi si manifesterà come escrescenze caratteristiche.
Dopo l'introduzione nell'organismo, l'attivazione dell'HPV non si osserva immediatamente; il virus richiede determinate condizioni per il pieno funzionamento.
Quando e cosa innesca l'attivazione dell'HPV
La rapidità e l'attività con cui il papillomavirus inizia a comportarsi dopo l'infezione è determinata dallo stato immunitario della persona infetta. L'HPV fa parte del gruppo dei virus immunodipendenti, quindi è durante una diminuzione della difesa immunitaria che avviene la sua attivazione.
Il corpo di una persona sana, anche dopo l'infezione, è in grado di produrre una quantità sufficiente di anticorpi per resistere completamente agli attacchi virali. In queste persone, la malattia procede in modo latente (in modalità dormiente), quindi non ci sono tumori epiteliali sul corpo.
Quando il sistema immunitario è indebolito, produce una quantità significativamente inferiore di anticorpi che non possono sopprimere autonomamente il virus, e quindi l'HPV diventa attivo con la formazione di un'eruzione papillomatosa. I seguenti fattori sfavorevoli possono provocare la transizione del papillomavirus nella fase attiva:
- eventuali patologie di natura infettiva recentemente subite;
- uso a lungo termine di contraccettivi orali;
- uso incontrollato di farmaci citostatici (sopprimere il sistema immunitario);
- disfunzione nel sistema endocrino;
- condizione patologica del tratto gastrointestinale, in particolare disbiosi intestinale;
- disturbi psico-emotivi associati a stress frequente, nervosismo, affaticamento;
- infestazioni da elminti;
- frequenti malattie infiammatorie della pelle;
- presenza di cattive abitudini (fumare, bere alcolici, droghe).
Importante!
Qualsiasi fattore che riduca l’efficacia del sistema immunitario umano può causare l’attivazione dell’HPV.
La formazione delle prime escrescenze è un motivo per consultare un medico. Non è necessario automedicare, poiché in alcuni casi una terapia inadeguata per i papillomi porta allo sviluppo di tumori cancerosi.
Trattamento del papillomavirus
Poiché i farmaci in grado di curare il papillomavirus non sono stati ancora inventati, è impossibile rimuoverlo completamente dal corpo per una persona dopo i 30 anni. I casi di eliminazione dell'HPV si registrano solo nei giovani sotto i 25 anni di età.
Il trattamento della papillomatosi viene effettuato in tre direzioni:
- soppressione dell'attività virale (riportandola allo stato latente) mediante l'assunzione di farmaci antivirali;
- aumentare lo stato immunitario del paziente attraverso l’uso di farmaci a base di interferone;
- distruzione di neoplasie patologiche mediante tecniche hardware minimamente invasive;
- i farmaci citostatici vengono prescritti quando esiste un'alta probabilità di malignità dei papillomi (interrompono il processo di divisione delle cellule atipiche).
I farmaci antivirali prescritti da un medico possono essere per uso orale, topico, per iniezione o rettale:

- Compresse (uso orale);
- Gel, unguenti (uso esterno);
- Iniezioni (colpi);
- Supposte (supposte rettali).
I farmaci immunomodulatori possono anche essere prescritti in diverse forme, molto spesso si tratta di compresse e gel per il trattamento esterno dei tumori.
I citostatici vengono prescritti se, dopo la diagnosi, si determina che le eruzioni papillomatose sono provocate da un tipo di HPV altamente oncogenico.
Le tecniche distruttive che vengono spesso utilizzate per rimuovere i tumori patologici sono:
- Elettrocoagulazione– cauterizzazione delle escrescenze con corrente elettrica. La procedura è dolorosa e lascia cicatrici evidenti;
- Crioterapia– il papilloma congela sotto l’influenza dell’azoto liquido, senza lasciare tracce, ma la procedura è consigliata per rimuovere piccoli tumori superficiali;
- Distruzione laser– adatto per rimuovere papillomi superficiali e profondi, un buon effetto cosmetico ne consente l'uso su parti aperte del corpo;
- Tecnica delle onde radio– viene eseguita la rimozione senza contatto delle escrescenze, con un breve periodo di recupero, non ci sono tracce o cicatrici dopo l’intervento.
Dopo aver completato il corso del trattamento, non dimenticare gli esami medici preventivi. È necessario eseguire periodicamente (preferibilmente ogni anno) un test per l'HPV e anche monitorare attentamente lo stato del sistema immunitario.




















